 |
|
XÉT NGHIỆM CHẨN ĐOÁN U GAN
BS. Hồ Tấn Đạt, BS. Phạm Thị Thu Thủy,
DS Nguyễn Thanh Tòng. TT Y Khoa MEDIC.
Bệnh lý gan mật có rất nhiều loại, trong đó khối u ở gan là một tình trạng bệnh rất hay gặp. U ở gan có rất nhiều loại từ lành tính đến u ác tính. U nguyên phát ở gan thường xuất phát từ nhiều loại tế bào (Bảng 1). Gan cũng là nơi thường hay gặp u ác tính di căn từ nơi khác đến, các u di căn thường từ: Đại tràng, tụy, dạ dày, vú…Hai loại u gan nguyên phát quan trong nhất là HCC (Hepatocellular Carcinoma) và Cholangiocarcinoma.
Bảng 1. PHÂN LOẠI U GAN*
BENIGN |
MALIGNANT |
Epithelial |
|
Adenoma |
HepatoCellular Carcinoma |
Bile duct adenoma |
Cholangiocarcinoma |
Cystadenoma |
Cystadenocarcinoma |
Carcinoid |
Squamous carcinoma |
Focal nodular hyperplasia |
|
Diffuse nodular hyperplasia |
|
Mesenchymal Tumors |
|
Cavernous hemangioma |
Hemangiosarcoma |
Fibroma |
Fibrosarcoma |
Leiomyoma |
leiomyosarcoma |
Hematoma |
Hepatoblastoma |
*Dr. Robert Dufour, Textbook of Clinical Chemistry and Molecular Diagnostics.
Để chẩn đoán một u gan là một vấn đề đôi khi rất là khó khăn, thậm chí một số trường hợp không chẩn đoán được. Quan trọng nhất là phải chẩn đoán được u gì? Lành hay ác? Và chẩn đoán được sớm bệnh để có phát đồ điều trị và theo dõi tối ưu.
Có nhiều phương tiện để chẩn đoán 1 trường hợp u gan, có thể chia thành 2 nhóm:
1, Nhóm chẩn đoán hình ảnh như siêu âm, CT, MRI, giải phẩu bệnh…
2, Nhóm các xét nghiệm máu để chẩn đoán 1 u gan.
Có 3 nhóm các xét nghiệm máu để chẩn đoán u gan:
I. CÁC XÉT NGHIỆM CHỨC NĂNG GAN.
Xét nghiệm (XN) chức năng gan giúp ích cho việc: Phát hiện bệnh, chẩn đoán, đánh giá độ nặng của bệnh, theo dõi điều trị và đánh giá tiên lượng của bệnh. Tuy nhiên đối với các XN chức năng gan chúng ta phải lưu ý mấy đặc điểm sau: Không có 1 xét nghiệm nào để đánh giá chức năng gan; XN chức năng gan bình thường hay bất thường cũng không loại trừ được 1 tình trạng nặng nề của bệnh gan; XN chức năng gan bất thường là 1 chỉ điểm đầu tiên của bệnh và gợi ý cho chúng ta các bước tiến hành tiếp theo.
Các XN chức năng gan:
1. Bilirubin: Chẩn đoán vàng da và độ nặng của tình trạng viêm gan.
Tăng bilirubin trực tiếp: Sỏi mật, tắc mật ngoài gan…
Tăng bilirubin gián tiếp (Unconjugated): Tán huyết, phản ứng truyền máu, viêm gan, xơ gan…
2. Alkaline Phosphatase: Giúp chẩn đoán các rối loạn chuyển hóa và các rối loạn ở trẻ sơ sinh.
Men này có nhiều trong các mô, gan, biểu mô ống mật, xương.
Tăng trong: Sinh lý thai kỳ, phát triển xương ở trẻ em; Tắc mật trong hay ngoài gan, xơ gan, ung thư gan; Bướu xương; cường cận giáp; bệnh Paget; Viêm khớp dạng thấp; Nhồi máu cơ tim; Sarcoidosis…
Giảm trong các trường hợp như: Hypophosphatemia, rối loạn dinh dưỡng, thiếu máu, thiếu Vitamine C.
3. SGOT (Serum Glutamic-Oxaloacetic Transaminase).
AST: Aspartate AminoTransferase.
Men này chủ yếu ở các mô có chuyển hóa cao như tim, gan, cơ xương.
Tăng trong các trường hợp tổn thương tế bào gan do viêm, xơ, ung thư; Tổn thương tim do nhồi máu, chấn thương cơ; phỏng; thiếu máu tán huyết cấp; viêm tụy cấp…
Giảm trong một số trường hợp như tiểu đường, thai kỳ, Beriberi…
4. SGPT ( Serum Glutamic- piruvic Transaminase).
ALT: AlanineAminoTransferase.
Chủ yếu dùng để phát hiện các tổn thương ở tế bào gan: Nhạy & đặc hiệu. ngoài ra còn có trong các tế bào thận, tim, cơ, xương.
Tăng: Có tổn thương tế bào gan do nhiều nguyên nhân; tắc mật, viêm cơ, viêm tụy, nhồi máu cơ tim, sốc…
5. Albumin.
Chủ yếu được tổng hợp ở gan. Chiếm 65% protein trong máu.
Giảm trong những trường hợp bệnh gan mãn tính & nặng.
Giảm trong những trường hợp mất Protein như phỏng, kém hấp thu, suy dinh dưỡng, thừa nước.
6. Prothombin time (PT).
Đo PT có thể giúp phân biệt giữa 1 trường hợp ứ mật và 1 bệnh tế bào gan nặng. Nếu sau khi sử dụng Vitamin K mà PT không được cải thiện thì có thể nghĩ tới tình huống tổn thương tế bào gan nặng.
7. GGT (Gamma- Glutamyl Transferase), công thức máu, cholesterol, glucose…: Các xét nghiệm này tùy vào từng trường hợp cụ thể sẽ có các thay đổi nhưng không đặc hiệu cho chức năng gan.
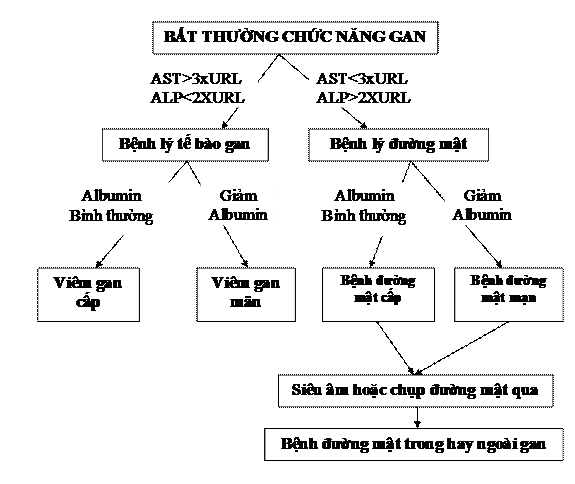
II. CÁC XÉT NGHIỆM CHẨN ĐOÁN NGUYÊN NHÂN CÁC BỆNH GAN.
1. Có rất nhiều nguyên nhân gây nên các bệnh gan khác nhau:
Ở đây chỉ nói rõ thêm về 2 tác nhân hay gặp ở Việt Nam và hậu quả của bệnh có thể dẫn tới xơ gan, ung thư gan là HBV, HCV.
2. Viêm gan siêu vi B (HBV).
Cho đến nay có nhiều dấu ấn để chẩn đoán HBV:
3. Viêm gan siêu vi C (HCV).
theo dõi và đánh giá điều trị đặc hiệu.
III. CÁC XÉT NGHIỆM TÌM CÁC DẤU ẤN UNG THƯ.
Dấu ấn u (Tumor markers): Là một chất do tế bào u tạo ra hoặc được tổng hợp trong tế bào không u kích hoạt tạo u.
Các yếu tố có thể ảnh hưởng dấu ấn u:
Số lượng dấu ấn tế bào tạo ra và u: Kích thước, giai đoạn, độ lan rộng.
Tỷ lệ tổng hợp dấu ấn.
Tỷ lệ phóng thích dấu ấn.
Biểu hiện của dấu ấn.
Các chỉ định của dấu ấn u:
Phát hiện sớm u ác tính trong nhóm nguy cơ cao.
Trong chẩn đoán ban đấu.
Dùng để tiên lượng bệnh.
Theo dõi điều trị.
Phát hiện sớm u tái phát.
A. Hepatocellular Carcinoma:
HCC thường xảy ra ở những bệnh nhân xơ gan do rượu, hemochromatosis, nhiễm HBV, HCV; nhưng lại ít có ở những trường hợp viêm gan tự miễn, bệnh Wilson.
1. AFP: Alpha FetoProtein.
Giá trị lâm sàng của AFP là trong chẩn đoán ung thư tế bào gan nguyên phát và ung thư tế bào mầm ở nhóm có nguy cơ cao.
Độ nhạy và độ đặc hiệu của AFP thay đổi theo các đối tượng nguyên cứu và giá trị ngưỡng của chỉ số bình thường : 52-80% và 90-98%.
Theo Dr. Terence CW Poon, độ nhạy và độ đặc hiệu của AFP trong chẩn đoán HCC ở bệnh nhân viêm gan mạn với các giá trị ngưỡng khác nhau thay đổi như sau :
Giá trị AFP |
Độ nhạy (%) |
Độ đặc hiệu (%) |
AFP > 615 ng/ml |
56,4 |
96,4 |
AFP > 530 ng/ml |
56,4 |
94,5 |
AFP > 445 ng/ml |
56,4 |
94,5 |
AFP > 100 ng/ml |
72,6 |
70,9 |
AFP > 20 ng/ml |
87,1 |
30,9 |
Chỉ định AFP:
- Nghi ngờ HCC.
- U tế bào mầm ( Tinh hoàn, buồng trứng, u ngoài tuyến sinh dục).
- Theo dõi điều trị HCC và u tế bào mầm.
- Theo dõi điều trị xơ gan để phát hiện sớm HCC.
- Theo dõi ở bệnh nhân có nguy cơ u tế bào mầm như tình trạng tinh hoàn ẩn, anh em sinh đôi đồng hợp tử của người bị u tinh hoàn.
Trong ung thư tế bào gan : Không có tương quan giữa lượng AFP và kích thước, sự tăng sinh, giai đoạn hoặc mức độ ác tính của u. AFP chỉ tăng trong 60-70 % trường hợp HCC. Cholangiocarcinoma thì AFP không tăng.
Bệnh nhân xơ gan thì AFP tăng nhẹ và hằng định hoặc tăng thoáng qua : 10-62 % có tăng AFP : 17% tăng từ 15-100 ng/ml ; 20% tăng < 500 ng/ml và chỉ có khoãng 1% > 500 ng/ml.
Ngưỡng để nghĩ HCC : 400 (500) ng/ml.
2. AFP-L3.
AFP-L3 là một đồng đẳng (Isoform) của AFP. (L1, L2, L3 : Dựa vào phản ứng gắn vào Lectin Lens culinaris agglutinin : LCA). Kết quả của AFP-L3% như là tỉ lệ phần trăm của AFP gắn kết với LCA và toàn bộ AFP.
Nhiều nguyên cứu cho thấy khi AFP-L3 tăng hơn 10% là có thể chỉ ra 1 tình trạng sớm của HCC, đôi khi sớm hơn phát hiện HCC bằng các kỹ thuật chẩn đoán hình ảnh (Có khi từ 3-21 tháng trước khi có thể phát hiện HCC bằng kỹ thuật chẩn đoán hình ảnh) ; tăng gấp 7 lần nguy cơ thành HCC trong vòng 21 tháng.
Giới hạn : AFP và AFP-L3 có thể tăng trong : Viêm gan cấp hoặc tối cấp ; Thai kỳ ; trẻ em dưới 18 tháng tuổi.
Độ nhạy và độ đặc hiệu chẩn đoán thay đổi từ 36-66% và 77-95%.
Do AFP-L3 được tạo ra từ các tế bào ác tính nên việc đo AFP-L3 có thể giúp phân biệt được bệnh gan không có hay có ác tính.
Tế bào gan ác tính có tạo ra AFP-L3 hay có khuynh hướng phát triển nhanh, sớm xâm lấn, di căn trong gan (Intra-hepatic metastasis) do đó AFP-L3 là 1 chỉ điểm tiên lượng xấu của bệnh.
Chỉ số bình thường AFP-L3 : 0,5 – 9,9 %.
3. DCP : Des-γ-Carboxy Prothrombin.
DCP là một tiền chất không có chức năng của Prothrombin, là protein được tạo ra bởi sự thiếu Vitamin K.
Năm 1984 : lần đầu tiên DCP được mô tả như là một dấu ấn của HCC, DCP hiện diện trong 91% bệnh nhân HCC.
Chỉ số bình thường : 0-7,5 ng/ml.
Mục đích : Đánh giá nguy cơ ở bệnh nhân bị viêm gan mãn tính diễn tiến đến HCC.
Nhiều nghiên cứu cho thấy sự tăng DCP thường phản ảnh tình trạng của bệnh, kích thước khối u, sự xâm lấn tĩnh mạch cửa.
Cần loại trừ các trường hợp bệnh nhân dùng thuốc chống đông, các trường hợp thiếu Vitamin K do các nguyên nhân khác như ở trẻ sơ sinh.
4. Các xét nghiệm về sinh học phân tử - gen.
Đây là một hướng đi mới mà nhiều nhà khoa học hy vọng có thể giúp giải quyết được các nhược điểm của các kỹ thuật chẩn đoán hiện có. Tuy nhiên, cho đến nay chỉ có các công trình nghiên cứu rãi rác với số lượng nghiên cứu nhỏ, kết quả chưa có độ nhạy, độ đặc hiệu cao cũng như chưa có được công nhận rộng rãi. Có thể kể một số gen đã được nghiên cứu như EGF (Epidermal Growth Factor), các gen ức chế u như p53, RASSF1A, N – ras gen, glypican 3, spondin -2, PEG 10, EDIL3, Osteopontin, MSRA…
B. U của túi mật và đường mật.
Cholangiocarcinoma hoặc carcinoma nguyên phát của ống mật : Có thế bắt nguồn từ bất kỳ vị trí nào của đường mật. Tổn thương này thường kết hợp với các bệnh gan như PSC, tổn thương nang bẩm sinh, nhiễm Clonorchis sinensis.
IV. KẾT LUẬN.
Mặc dù có nhiều tiến bộ của y học nhưng cho đến nay chưa có 1 kỹ thuật nào hoàn hảo có thể chẩn đoán được sớm và đúng của 1 trường hợp u gan, hay ung thư tế bào gan, đôi khi phải vận dụng uyển chuyển kết hợp nhiều kỹ thuật vào từng tình huống cụ thể mới có thể chẩn đoán được. Các kỹ thuật riêng lẻ càng có độ nhạy và đặc hiệu càng cao sẽ giúp cho việc phối hợp chẩn đoán ngày càng hiệu quả.